(健康时报记者 王振雅)5月25日,国务院办公厅印发《深化医药卫生体制改革2022年重点工作任务的通知》。从中国药科大学教授、国家医疗保障局专家库成员丁锦希等多位业内人士告诉记者,医改十余年来,从每年发布的重点工作任务可以看出,医改已过了“摸石头过河”阶段,医改机制与逻辑清晰,如今已进入全国推行、医改措施更加具体落地阶段。
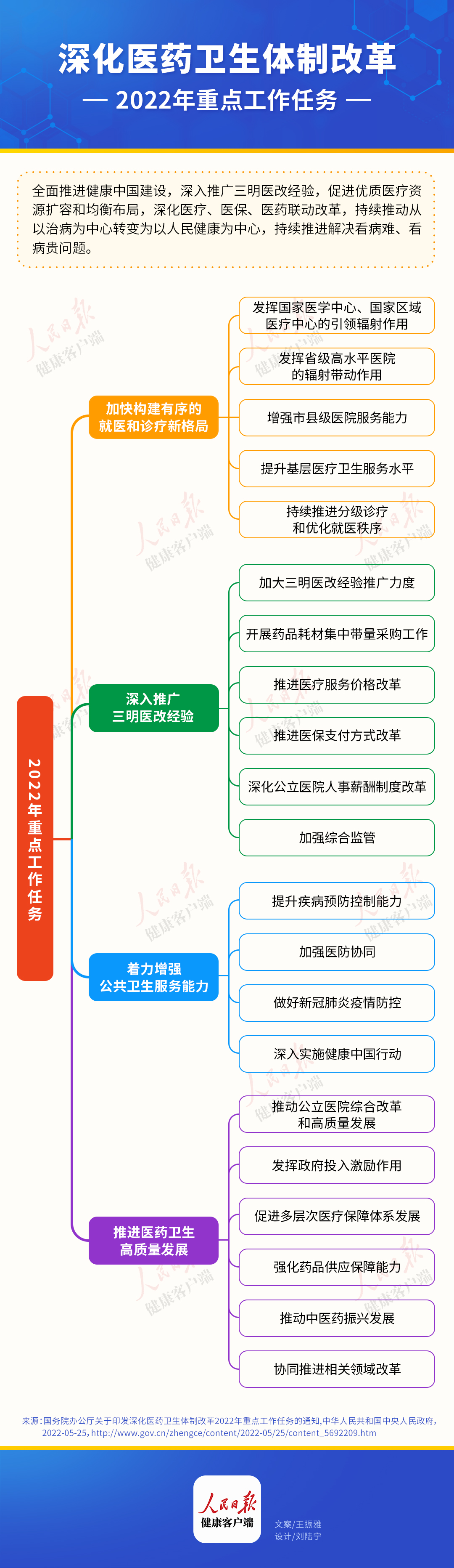
看病不能挤在“北上广”,构建有序的就医和诊疗新格局
2022年初,刚满一岁的王阳(化名)体内长了直径约15厘米的肿瘤,比患儿大心脏三四倍。由于肿瘤太大,又考虑有恶性可能,王阳所在的河南省濮阳市治不了,当地有医生建议放弃治疗。“只要能保住命就行”。像许多绝境中家长一样,王阳父母来到了北京儿童医院求医。
但北京儿童医院的住院床位十分紧张,王阳就诊时需要做的B超、骨髓细胞学检查、增强CT、PET-CT、抽血等检查只能在门诊做,这意味着检查费用均需自费。在北京10天左右的检查、挂号等费用大约花了两三万元,加上租房、交通费,王阳一家已经花了四五万元,这相当于他们家半年的收入。
然而,庆幸的是,与此同时国家区域医疗中心已开始构建。王阳的主治医生是北京儿童医院肿瘤外科副主任医师成海燕就是河南省儿童医院帮扶专家之一。河南省儿童医院是国家儿童区域医疗中心、国家儿童医学中心分中心、北京儿童医院郑州医院,属于国家区域医疗中心的第一批建设单位。
成海燕建议王阳回河南看病就诊,5月26日,成海燕为王阳做肿瘤切除手术,刚满1周岁的它是国家区域医疗中心建设工作的获益者。截至目前,我国已公布《第三批国家区域医疗中心建设项目名单》,国家区域医疗中心已经纳入了50家医院。
患者异地就医、跨区域流动是当前我国社会主要矛盾在医疗服务领域的体现。《深化医药卫生体制改革2022年重点工作任务的通知》要求,年内基本完成全国范围内国家区域医疗中心建设项目的规划布局。
“一直以来,老百姓看病都去北京、上海广州等大城市,造成严重的医疗资源挤兑,挂不上号、排队时间长,这是患者看病难、看病贵的集中体现。”深圳市卫生健康委员会二级研究员张亚飞告诉人民日报健康客户端记者,设置国家医学中心和国家区域医疗中心有利于促进优质医疗资源纵向和横向流动,推动、引导区域高端医疗水平均衡化发展,提高我国整体和各区域医疗服务技术水平。
“构建就医新格局就是供方与需方管理并重,因为看病难的根本原因在于供需矛盾。”国务院深化医改领导小组专家咨询委员会委员王虎峰教授告诉人民日报健康客户端记者,所以,今年把有序就医和诊疗新格局,作为具体落实分级诊疗内容提了出来。
三明经验成医改的代名词,下一步要思考三医如何更好联动
从2016年开始,三明医改走向“全民健康”新阶段,在全市12个县市区组建总医院,整合县乡村三级医疗资源,构建紧密型医疗共同体,并在1000人以上的行政村延伸办公立性质的村卫生所,几百位曾经在村里当“个体户”的“赤脚医生”被卫生院“收编”。
黄金华就是第一批和乡镇卫生院签约的乡村医生。过去他每年收入不超过3万元,如今的收入由诊费、公共卫生服务、药品补贴等多项构成,去年收入5万多元。三明基层诊疗量已达到54.72%,“小病在村(社区),康复回村(社区)”的诊疗机制正在渐渐形成。
“深入推广三明医改经验,这是今年医改重点工作任务的亮点。”在北京大学国家发展研究院教授、国务院医改领导小组专家咨询委员会委员李玲看来,“三明医改”从福建三明试点开始,如今已从理论到实践再到全国推广阶段。
什么是“三明医改”?王虎峰介绍,“腾空间、调结构、保衔接”就是三明医改的思路。而这些国家都陆续都出台了专门政策,“腾空间”就是现在做的药品耗材集中带量采购工作和医保谈判,“调结构”就是推进医疗服务价格改革,“保衔接”就是推进医保支付方式改革。三明医改经验实际上就是公立医院综合改革的代名词。深入推广三明医改经验,就是将公立医院综合改革中的难点问题不断解决,政策不断深化和落实,在全国范围推开。
李玲介绍,三明是把所有的医保的钱,公共卫生的钱,财政的钱集中起来,直接去支付医院的运行,支付医生的工资,这是核心。真正落实政府举办公立医院的责任。三明医改经验很好,但要落地,还要搞清三医联动的关系,医疗、医保、医药,谁联动谁。下一步,还需要具体因地制宜的措施,才能做到三明医改深入推广。
医保、集采定明确目标,常态化
部分药品价格虚高是造成“看病贵”的重要因素。
医保控费主要通过DRG/DIP支付方式改革实现。李玲说,DIP支付方式改革这是我国集成制度优势和大数据技术独创的世界领先的支付方式。
中国药科大学教授、国家医疗保障局专家库成员丁锦希告诉人民日报健康客户端记者,无论是集采还是医保DRG/DIP支付方式改革,都已经开始常态化进行了。从今年深化医改重点任务来看,很多都给了具体指标,这说明我们部分医改政策,经过前一个阶段试点探索,已经逐步成熟,到了全面推广阶段,不再摸石头过河了。
《深化医药卫生体制改革2022年重点工作任务通知》要求,力争每个省份国家和地方采购药品通用名数合计超过350个。推行以按病种付费为主的多元复合式医保支付方式,在全国40%以上的统筹地区开展按疾病诊断相关分组(DRG)付费或按病种分值(DIP)付费改革工作,DRG付费或DIP付费的医保基金占全部符合条件住院医保基金支出的比例达到30%。
丁锦希介绍,通过DRG/DIP支付方式,就是医保引导医院进行综合改革,避免过度医疗,挤压医药费用“虚高”成分。目的是为了提高医保基金使用效能,用有限的医保基金为参保人购买更高质量的医疗服务,同时激励医疗机构和医生主动规范医疗服务行为,提升控制成本的内生动力,促进分级诊疗,让医保和医疗“相向而行”。
(责编:刘予欣)












